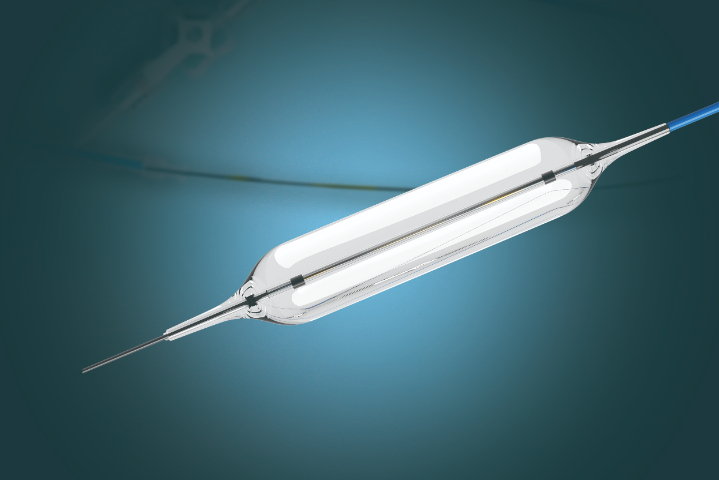
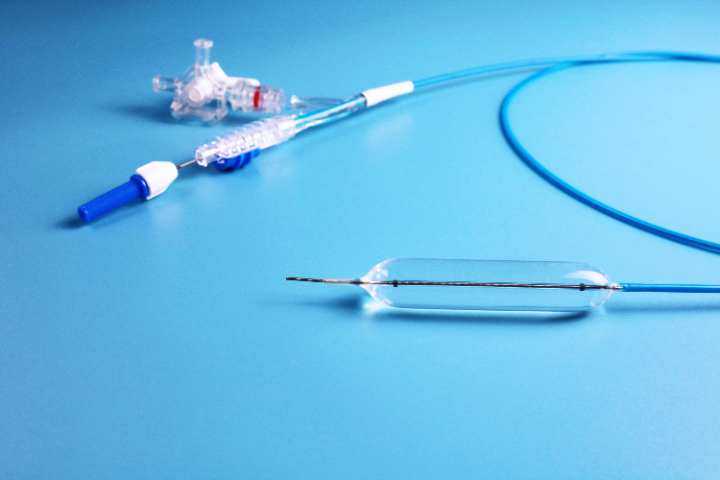
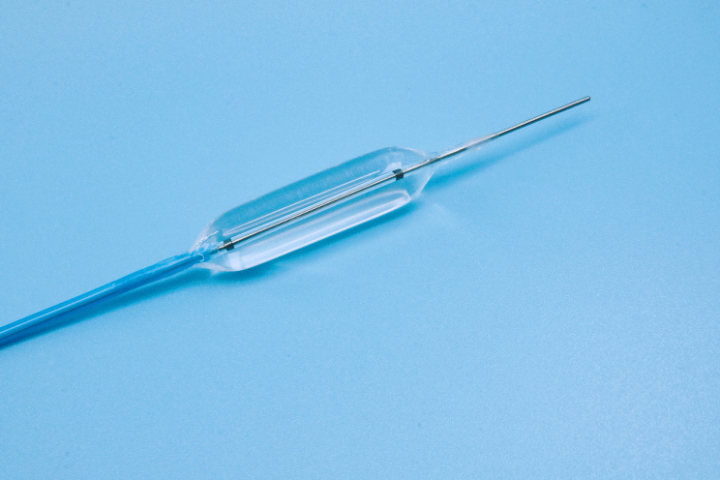
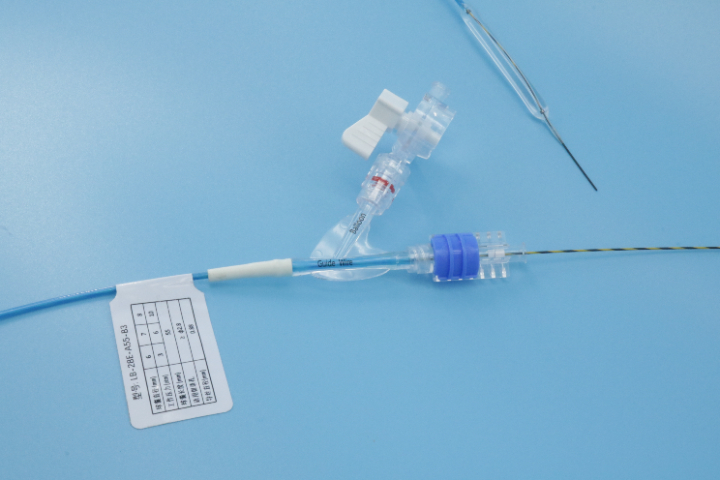
2. 评估狭窄的解剖形态通过内镜直视、造影(如钡餐、ERCP造影)或CT/MRI影像进行评估:狭窄长度:短段狭窄(<2-4cm):很适合球囊扩张,成功率高,复发率相对较低。长段狭窄(>4-5cm):单纯球囊扩张效果较差,复发率高,且穿孔风险增加。通常需要多次序贯扩张,或考虑放置长支架、甚至手术诊疗。...
- 品牌
- 常美医疗
- 型号
- BDG-
预防特殊狭窄(如腐蚀性、放射性、恶性、长段炎性及解剖复杂部位狭窄)诊疗中的并发症,需要建立一套从术前评估到术后管理的全流程防控体系。主要原则是“准确评估、温和操作、联合干预、严密监护”。以下是具体的预防措施:1.术前:准确评估与风险分层(基石)多模态影像学评估:不要依赖内镜直视。必须结合CT/MRI(评估管壁厚度、周围组织关系、有无脓肿/瘘管)、造影检查(明确狭窄长度、形态、导丝通过路径)和超声内镜(EUS,判断病变深度及血管分布)。目的:排除相对禁忌症(如活动性穿孔、未控制的脓肿),识别高风险区域(如放射性缺血区、肿物侵犯大血管区)。优化患者状态:纠正凝血功能:对于有出血倾向者,术前补充血小板、血浆或维生素K。控制炎症:对克罗恩病等活动性炎症,先使用或生物制剂控制急性期,待水肿消退后再行扩张。营养支持:改善严重营养不良患者的体质,提高组织愈合能力。制定备选方案(PlanB):术前必须与外科、介入科沟通,预留紧急手术或血管栓塞的通道。对于极高风险病例,直接在杂交手术室(HybridOR)进行操作。 内窥镜球囊显影清晰,术中实时定位,便于医生准确操作与判断扩张效果。一次性使用的内镜内窥镜球囊的厂家
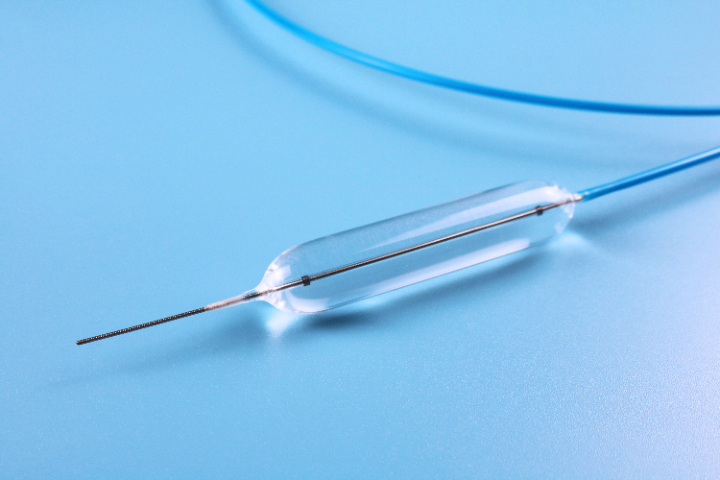
内窥镜球囊的型号选择主要依据病变部位、狭窄程度、病变长度以及诊疗目的(扩张 vs. 取石)。不同直径、长度、压力耐受性及特殊设计的球囊适用于不同的临床场景:1. 按直径分类(决定扩张力度)小直径球囊(2mm - 6mm):适用情况:主要用于极度狭窄的初始扩张或精细部位。具体场景:胆管或胰管的细窄段扩张、输尿管狭窄、小儿食管狭窄、导丝通过后的预扩张。此类球囊通过性较好,能安全地打开“首道门”。中直径球囊(8mm - 12mm):适用情况:常规良性狭窄的标准诊疗。具体场景:成人食管吻合口狭窄、幽门狭窄、结直肠吻合口狭窄、尿道狭窄。这是消化和泌尿科很常用的规格范围。大直径球囊(15mm - 20mm+):适用情况:需要强力扩张的顽固性狭窄或特定功能诊疗。具体场景:贲门失弛缓症(通常需18-20mm甚至30mm的大球囊撕裂括约肌)、严重的克罗恩病肠狭窄、部分气道狭窄。一次性使用的内镜内窥镜球囊的厂家内窥镜球囊适用胆道、气道、消化道等多部位腔道,临床场景覆盖广。
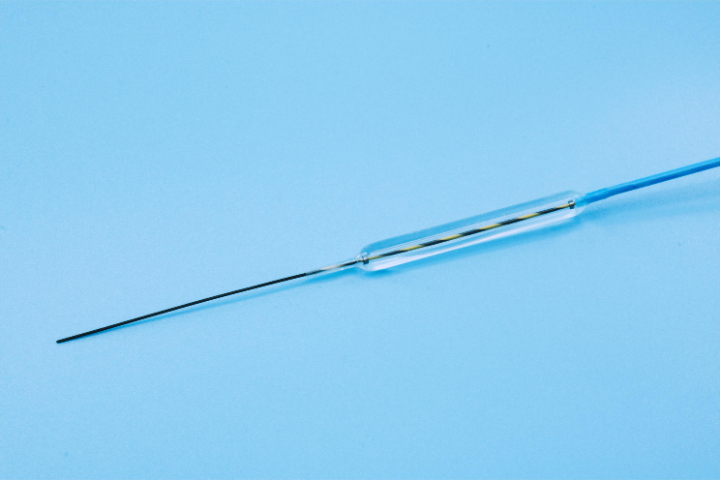
6.特异性组织并发症急性胰腺炎(ERCP术后):胆胰管狭窄扩张时,水肿或机械损伤阻塞胰管开口,诱发胰腺炎。气道塌陷/窒息:气道狭窄(特别是气管软化)扩张后,支撑力撤除,软化的气管壁可能反弹塌陷,导致急性窒息。反流加重:食管下段或贲门过度扩张后,抗反流机制破坏,导致严重的胃食管反流病(GERD),进而加重食管炎和再狭窄。7.麻醉与相关风险特殊狭窄患者常因长期进食困难导致营养不良、电解质紊乱,或伴有基础疾病(如心肺功能差),对药物耐受性低,易发生呼吸抑制、低血压或心律失常。总结与应对策略针对特殊狭窄的诊疗,"预防优于诊疗”是主要原则:充分评估:术前必须通过CT、造影、EUS等手段明确病变性质和范围。可视化操作:强烈建议在X线X线或超声内镜引导下进行,确保导丝和球囊位置准确。循序渐进:采用小直径起步、分次扩张策略,避免很大力的操作。多学科协作:复杂病例应有外科、介入科、麻醉科在场或standby,一旦发生穿孔或大出血,能立即转为手术或介入栓塞诊疗。术后监护:严密监测生命体征、腹部疼痛情况及实验室指标,早期发现并发症迹象。
术前需对患者进行全部评估,完善血常规、凝血功能、传染病筛查及影像学检查,明确狭窄部位、长度、病因与严重程度,排除穿孔、严重凝血障碍等手术禁忌。根据手术部位选择对应麻醉方式,消化道、气道手术多采用清醒麻醉,胆道、泌尿手术可联合静脉麻醉。患者取合适的身体的位置,常规消毒铺巾,医护人员准备好内窥镜、导丝、适配规格球囊导管、压力泵、造影剂及急救器械。将内窥镜经自然腔道或微创通道缓慢插入,逐步推进至狭窄区域,在内镜视野下清晰观察狭窄形态、位置及周围组织情况,准确标记手术范围,建立清晰操作通路,为后续步骤奠定安全基础,全程密切监测患者生命体征。球囊适用于输尿管、尿道狭窄,扩张尿路,改善排尿困难、肾积水等泌尿梗阻问题。
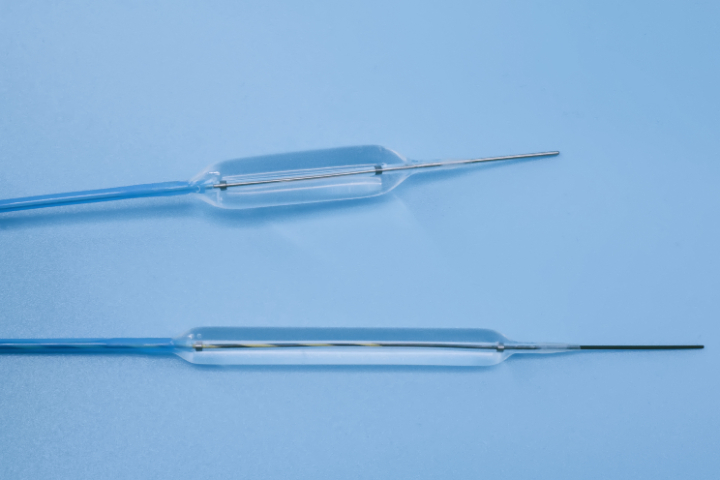
2.出血(Hemorrhage)发生机制:扩张导致黏膜及黏膜下血管撕裂。特殊狭窄常伴有丰富的侧支循环(如门脉高压性胃病伴发的食管狭窄)或肿物新生血管(恶性狭窄),出血风险剧增。高风险场景:恶性狭窄:肿物组织脆嫩,血供丰富,扩张易引发大出血。活动性炎症期(克罗恩病):溃疡面血管裸露。放射性狭窄:虽然血管闭塞,但一旦破裂,周围组织愈合能力差,止血困难。后果:失血性休克、吸入性肺炎(消化道出血误吸)、气道阻塞(呼吸道出血)。预防/应对:术前纠正凝血功能;术中备好肾上腺素喷洒、电凝、氩离子凝固(APC)或止血夹;必要时预留球囊压迫止血。3.发炎与脓毒血症(Infection&Sepsis)发生机制:扩张破坏了黏膜屏障,使腔内细菌进入血液循环或周围组织。若狭窄远端有积液、脓肿或存在瘘管,风险更高。高风险场景:胆道狭窄:若引流不畅,扩张可将细菌推入血液,引发急性化脓性胆管炎。伴有瘘管的狭窄:操作可能导致发炎扩散至纵隔或腹腔。后果:高热、寒战、发炎性休克,多组织功能衰竭。预防/应对:术前预防性使用;确保引流通畅(如胆道置管);严格无菌操作。 恢复迅速:术后疼痛轻,患者恢复快,通常可缩短住院时间,尽早回归正常生活。一次性使用的内镜内窥镜球囊的厂家
胆道狭窄扩张术:配合胆道镜扩张胆道良 / 术后狭窄,疏通梗阻,辅助胆汁引流,缓解黄疸症状。一次性使用的内镜内窥镜球囊的厂家
贲门失弛缓因食管下括约肌痉挛、无法松弛引发吞咽困难、食物反流,球囊扩张是主要选择微创术式。在内镜引导下,将定制球囊准确置于食管胃结合部的痉挛括约肌处,通过可控压力充盈球囊,温和撕裂并松弛过度收缩的括约肌纤维,恢复食管下段的正常舒张功能。相较于外科手术,该术式无需开胸或腹腔镜操作,创伤极小、手术时间短、术后当天即可进食,多数患者一次扩张即可明显缓解症状,避免了外科手术带来的创伤与并发症,是临床诊疗贲门失弛缓的主流方案。一次性使用的内镜内窥镜球囊的厂家
- 国内内镜内窥镜球囊推荐厂家 2026-04-20
- 江苏常美的内镜内窥镜球囊的厂家联系方式 2026-04-19
- 灭菌的内镜用内窥镜球囊有哪些产品 2026-04-18
- 内窥镜球囊品牌排名 2026-04-18
- 一次性内镜用内窥镜球囊包含哪些产品 2026-04-16
- 常美牌的内镜内窥镜球囊平均价格 2026-04-15
- 一次性内镜内窥镜球囊有哪些不良反应 2026-04-15
- 常美的内镜用内窥镜球囊的说明书 2026-04-14
- 一次性使用的内镜内窥镜球囊可以做哪些手术 2026-04-13
- 常美牌的内镜内窥镜球囊可以做哪些手术 2026-04-12
- 一次性使用的内镜内窥镜球囊有哪些产品 2026-04-11
- 国产的内镜内窥镜球囊有哪些品牌比较好用 2026-04-11
-
内镜用内窥镜球囊的使用步骤 2026-03-27 15:01:38该术式主要用于食管炎性狭窄、术后吻合口狭窄、放疗后狭窄及晚期肿物所致梗阻性狭窄,是改善吞咽困难的主要微创术式。在内镜直视下,将球囊导管送至食管狭窄部位,通过逐级加压扩张,撑开瘢痕挛缩或肿物压迫导致的管腔缩窄,快速恢复食管通畅性,缓解患者进食呛咳、吞咽梗阻、无法进食等症状。手术全程无创口,可根据狭窄程...
-
一次性使用的内镜内窥镜球囊 2026-03-17 00:12:46用于输尿管炎性狭窄、术后狭窄、尿道瘢痕狭窄引发的肾积水、排尿困难、尿路梗阻,是泌尿外科微创腔镜手术的重要组成。在输尿管镜、膀胱镜引导下,将泌尿球囊沿导丝送至狭窄部位,可控压力扩张狭窄段尿路,疏通排尿通道,缓解肾积水、排尿疼痛、尿潴留等症状。该术式替代了传统开放手术整形,对尿路黏膜损伤小,术后留置导尿...
-
灭菌的内窥镜球囊的厂家 2026-03-16 22:02:31球囊扩张的主要优势在于压力与扩张范围双重可控,临床操作中通过压力泵实现逐级、匀速加压,可准确设定扩张压力与时长,根据病灶硬度、腔道部位灵活调整参数,避免瞬间高压或过度扩张对腔道黏膜造成撕裂、穿孔。球囊材质均匀且延展性适中,充盈后呈规则圆柱形,能均匀受力扩张狭窄组织,不会出现局部受力过重的情况。同时可...
-
国内的内镜内窥镜球囊的禁忌症 2026-03-13 09:02:10球囊递送需依托导丝轨道完成,准确定位是保证扩张均匀有效的前提。术者手持球囊导管,沿已固定好的导丝尾端缓慢推送,导管顺着导丝轨道经胃镜活检通道稳步前行,直至送达食管狭窄部位。推送过程动作轻柔匀速,边推送边通过胃镜观察导管位置,避免摩擦撕裂食管黏膜。借助球囊两端的高密度显影标记,在胃镜直视下反复微调球囊...
-

什么品牌的夹子装置价格表
2026-04-25 -
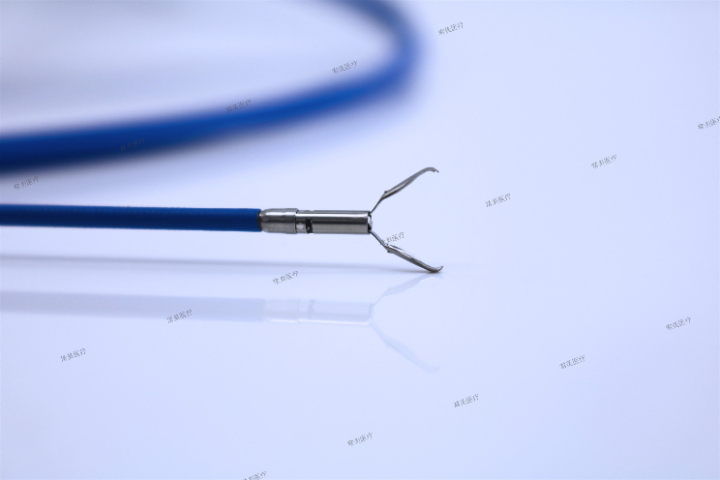
江苏常美的夹子装置大概费用
2026-04-24 -
天津电圈套器的特点
2026-04-24 -

西藏取石球囊导管厂家
2026-04-24 -

吉林国内做气管球囊扩张
2026-04-24 -

浙江直肠夹子装置
2026-04-24 -

江苏气管球囊有多大
2026-04-24 -
江西常美医疗有哪些产品可以在胆道取石
2026-04-23 -

天津内窥镜下消化系列产品
2026-04-23